Nỗi đau mang tên bệnh lý bất thường di truyền đơn gen
Bế đứa con trai gần 2 tuổi trên tay, anh L.V. Lâm, chị H.T.Hoàn (Đồng Nai) không giấu được niềm hạnh phúc mà cả gia đình đã khát khao suốt 11 năm qua. Trước đó, khi sinh bé đầu lòng mắc bệnh teo cơ tuỷ sống, cả hai vợ chồng đã đau đáu suốt nhiều năm, tưởng chừng không thể sinh con được nữa.
Sau khi lập gia đình, anh chị đã sớm có con. Niềm hạnh phúc tưởng chừng trọn vẹn khi bé sinh ra khoẻ mạnh, bụ bẫm. Tuy nhiên, đến khi con gần 2 tuổi, anh chị mới phát hiện cơ tay, cổ bé rất yếu, không bò, lật được như những đứa trẻ bình thường.
“Hai vợ chồng đưa con lên Sài Gòn khám mới biết cháu bị teo cơ tuỷ sống. Biết kết quả vợ chồng tôi rất buồn. Tôi khóc suốt chặng đường từ bệnh viện về nhà vì thương con phải chịu cảnh bệnh tật mà y học chưa chữa trị được. Người ta sinh con ra bình thường, minh sinh con ra bệnh tật, tội nghiệp nó.” – chị Hoàn nghẹn ngào nhớ lại. Từ đó đến nay, bé phải nhập viện suốt 8 năm liên tục, không thể đứng ngồi và phải thở máy. “Nếu một ngày nào đó con không thể chịu đựng được nữa thì cũng phải chấp nhận cho con ra đi” – anh Lâm ngậm ngùi.
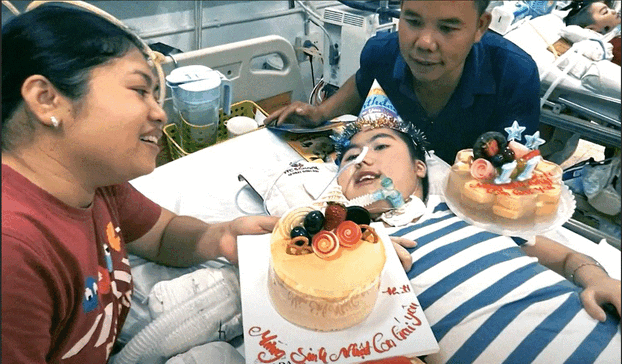
Suốt 8 năm con phải nằm viện thở máy, anh Lâm, chị Hoàn phải giấu nỗi đau để có thể kề cận, chăm sóc, làm chỗ dựa tinh thần cho con. (Hình ảnh sử dụng đã được sự đồng ý của gia đình)
Trường hợp của chị N.N. cũng đau lòng không kém. Bắt đầu hành trình tìm con sau khi cắt polyp tử cung và điều trị IVF, chị N. lần đầu mang song thai với một thai lưu, một thai vẫn phát triển. Tuy nhiên, khi đến 12 tuần, thai xuất hiện các biểu hiện bất thường như độ mờ da gáy dày, các xương cánh tay, cẳng tay rất ngắn. Đến 13 tuần, thai phù và kết thúc. Bước tiếp sau nỗi đau, vợ chồng chị N. một lần nữa đầy hy vọng khi chị mang thai. Trớ trêu thay, lần mang thai này lại tiếp tục xuất hiện các bất thường tương tự lần trước. Chiều 26 Tết Nhâm Dần 2022, anh chị lại đau đớn vì mất con.
Điều trị hiếm muộn là một hành trình gian nan và không phải ai cũng may mắn được mỉm cười. Hành trình của chị H.N.O. và anh N.H.D. là như thế khi lần lượt cả hai lần mang thai chị đều buộc chấm dứt thai kỳ ở tuần 18 và 21. Kết quả sau chọc ối của chị cho thấy thai nhi bị Alpha-Thalassemia (tan máu bẩm sinh) thể phù thai Bart’s - thể bệnh nặng nhất của Alpha-Thalassemia, trẻ mắc bệnh thường tử vong trong giai đoạn thai từ 23-38 tuần hoặc ngay sau sinh. Bên cạnh đó, kết quả xét nghiệm phát hiện hai vợ chồng đều là người lành mang gen bệnh Alpha-Thalassemia dị hợp tử, đồng nghĩa anh chị sẽ có 25% xác suất sinh ra em bé mang đồng hợp tử gây bệnh Alpha-Thalassemia.
BS.CK.1. Hà Nhật Anh – Trưởng Đơn vị Hỗ trợ sinh sản Mỹ Đức, Bệnh viện Mỹ Đức TP.HCM, nơi tiếp nhận điều trị IVF cho các trường hợp trên và rất nhiều trường hợp có hoàn cảnh tương tự cho biết: “Với các cặp vợ chồng mang bất thường di truyền đơn gen, khi có thai sẽ có nhiều nguy cơ sẩy thai liên tiếp, chấm dứt thai kỳ giữa chừng khi phát hiện thai nhi dị tật, mất con sau khi sinh hoặc sinh con mang dị tật bẩm sinh. Có được con đã gian nan, sinh con ra không khỏe mạnh hoặc mất con khi vừa mới chào đời là cú sốc tinh thần, nỗi đau khó phai đối với những cặp vợ chồng”.

BS.CK.1. Hà Nhật Anh – Trưởng Đơn vị Hỗ trợ sinh sản Mỹ Đức tư vấn cho bệnh nhân.
Sinh con khoẻ mạnh nhờ kỹ thuật xét nghiệm di truyền tiền làm tổ (PGT-M)
Theo BS. Nhật Anh, cả ba trường hợp vợ chồng đến khám và điều trị tại đơn vị Hỗ trợ sinh sản Mỹ Đức thì họ đều là những người lành mang gen bệnh, tức về mặt sức khoẻ họ hoàn toàn không có bất cứ biểu hiện bất thường nào nhưng khi 2 vợ chồng kết hôn thì con sinh ra sẽ có xác suất mang 2 gen ẩn của 2 vợ chồng rất cao. Với những trường hợp này, việc mang thai tự nhiên và sinh con khoẻ mạnh là rất khó.
Tiếp nhận điều trị cho cả 3 trường hợp, các bác sĩ bệnh viện Mỹ Đức đã tư vấn các gia đình thực hiện IVF kết hợp chọn lọc phôi không mang gen bệnh bằng xét nghiệm di truyền tiền làm tổ (PGT-M). “PGT-M là kỹ thuật xét nghiệm di truyền tiền làm tổ bệnh đơn gen giúp kiểm tra bộ gen của phôi từ giai đoạn rất sớm. Nhờ kỹ thuật này, bác sĩ có thể phát hiện ra các đoạn bất thường trên 1 gen cụ thể được di truyền từ bố mẹ và các phôi mang gen bệnh sẽ bị loại bỏ. Chỉ những phôi khỏe mạnh mới được chuyển vào buồng tử cung của mẹ, giúp tăng cơ hội đậu thai và sinh ra những đứa con khỏe mạnh, không mang đột biến di truyền qua các thế hệ sau” – BS. Nhật Anh thông tin.

BS phối hợp với Tổ tư vấn di truyền đơn vị HTSS Mỹ Đức thảo luận để quyết định chọn phôi khỏe mạnh chuyển vào tử cung người vợ.
Mang khát khao có được đứa con khoẻ mạnh, nén nỗi đau thương con đầu chịu cảnh bệnh tật đằng đẵng, anh Lâm, chị Hoàn đã đến bệnh viện Mỹ Đức và được các bác sĩ tư vấn thực hiện IVF kết hợp sàng lọc phôi. Sau 2 lần tạo phôi, anh chị có 4 phôi nhưng có một phôi khoẻ, phôi không mang gen bệnh được ưu tiên chuyển và kết quả anh chị có được đứa con trai kháu khỉnh, mang đến không khí vui vẻ và động lực tinh thần to lớn cho gia đình.

Bé trai kháu khỉnh, khoẻ mạnh chào đời là niềm hạnh phúc tột cùng của gia đình anh Lâm, chị Hoàn.
Còn chị N., với 2 phôi cuối cùng còn lại, được bác sĩ IVFMD tư vấn, anh chị quyết định thực hiện kỹ thuật PGT-M, kết quả cho thấy cả hai mang gen đột biến lên đến 75%. Đây là kết quả được khuyến cáo không nên có thai tự nhiên vì tỷ lệ thai phát triển không thành công là rất cao. May mắn khi trong hai phôi chỉ có một phôi mang đột biến dị hợp tử kép có nguy cơ gây bệnh như những lần trước. Điều này có nghĩa là thai được tạo nên từ phôi còn lại duy nhất có cơ hội tạo nên kỳ tích. Tháng 7/2022, chị chuyển phôi thành công và một bé gái đáng yêu đã chào đời ở tuần 38 và được đánh giá hệ xương rất ổn. Sự chào đời của bé không chỉ là mảnh ghép hoàn hảo chohạnh phúc trọn vẹn của gia đình chị N. mà còn là đại diện cho thành quả tuyệt đẹp của y khoa.
Việc chọn thực hiện IVF kết hợp sàng lọc phôi cũng là điều đúng đắn nhất với gia đình chị O. Kết quả sinh thiết phôi cho thấy anh chị có đến 42% tỷ lệ sinh con mắc Thalassemia. Do đó, việc sàng lọc và chọn ra phôi không mang gen bệnh để chuyển vào tử cung người mẹ mới giúp anh chị có thể sinh ra đứa con khoẻ mạnh, không lặp lại nỗi đau như những lần trước.
Thành tựu y khoa Việt Nam
Kỹ thuật chọn lọc phôi không mang gen bệnh bằng xét nghiệm di truyền tiền làm tổ (PGT-M) do Bệnh viện Mỹ Đức triển khai thực hiện vừa được vinh danh là một trong 12 thành tựu y khoa Việt Nam năm 2023. Giải thưởng do Sở Y tế TP. HCM phối hợp với Đài Tiếng nói nhân dân TP. HCM trao ngày 26/2, nhân kỷ niệm 69 năm Ngày Thầy thuốc Việt Nam.

Bệnh viện đa khoa Mỹ Đức đạt Giải thưởng Thành tựu Y khoa Việt Nam năm 2023.
Ths. Nguyễn Trương Thái Hà, trưởng nhóm Tư vấn di truyền đơn vị HTSS Mỹ Đức cho biết: “Cho đến nay, có khoảng 5.000 bệnh lý đơn gen hiếm gặp được biết đến có liên quan đến 22.000 gen trong cơ thể con người. Khoảng 50% dị tật ở thai nhi có nguyên nhân từ đột biến gen. Hậu quả của nhóm bệnh lý này thường rất nghiêm trọng như gây sẩy thai, lưu thai, phù thai, bất thường đa cơ quan như đầu nhỏ; xương ngắn, cong; thừa/ thiếu ngón tay/chân, suy giảm trí tuệ, thiếu máu tán huyết,… Trẻ mang đột biến gen thường không sống đến tuổi trưởng thành, đồng thời cần phải có những can thiệp về y tế trong thời gian dài. Thêm nữa, nếu đây là đột biến được di truyền từ bố mẹ thì những người con tiếp theo của cặp vợ chồng có nguy cơ tiếp tục xuất hiện các dị tật giống trẻ bệnh đầu tiên.”
Do đó, việc tư vấn, ứng dụng công nghệ xét nghiệm di truyền tiền làm tổ (PGT-M) vào quá trình thực hiện HTSS là cần thiết và mang tính nhân văn to lớn. Thông thường, người bệnh có một trong các tiền sử bệnh như từng chấm dứt thai kỳ do thai dị tật bẩm sinh, từng sinh con mắc bệnh di truyền, gia đình có tiền sử mắc bệnh di truyền, bố và mẹ là người lành mang gen bệnh cùng một bệnh lý di truyền sẽ được tư vấn thực hiện IVF kết hợp PGT-M.
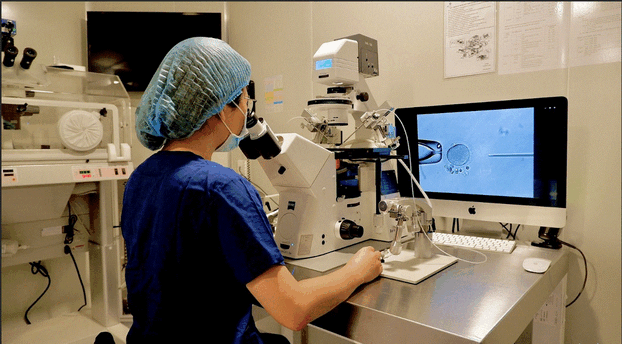
Tiêm tinh trùng vào bào tương noãn để tạo phôi. Sau đó phôi sẽ được sinh thiết để thực hiện kỹ thuật PGT-M.
Có thể nói, kỹ thuật PGT-M đã thắp sáng hy vọng cho các cặp vợ chồng mang gen bệnh, giúp họ sinh ra các thiên thần nhỏ khoẻ mạnh, chạm đến ước mơ 1 gia đình hạnh phúc. Kỹ thuật chọn lọc phôi không mang gen bệnh bằng xét nghiệm di truyền tiền làm tổ (PGT-M) do Bệnh viện Mỹ Đức triển khai thực hiện cũng được vinh danh là một trong 12 thành tựu y khoa Việt Nam năm 2023.
Hệ thống IVFMD - Bệnh viện Mỹ Đức và Bệnh viện Mỹ Đức Phú Nhuận là một trong những đơn vị tiên phong ở Việt Nam triển khai kỹ thuật xét nghiệm di truyền tiền làm tổ cho bệnh lý đơn gen - PGT-M. Tính đến năm 2024, hệ thống IVFMD đã thực hiện sàng lọc bệnh di truyền cho gần 300 cặp vợ chồng mang gen bệnh; chuyển khoảng 600 phôi không mang gen biểu hiện bệnh; hơn 200 em bé khỏe mạnh đã ra đời. Hiện tại, gần như đã có thể sàng lọc toàn bộ các đột biến đơn gen (> 90%). Nhiều ca bệnh hiếm cũng được bệnh viện thực hiện thụ tinh trong ống nghiệm kết hợp kỹ thuật PGT-M thành công.
ThS. BS. Hồ Mạnh Tường – Cố vấn chuyên môn Đơn vị Hỗ trợ sinh sản Mỹ Đức, Bệnh viện Mỹ Đức - Tổng thư ký Hội Nội tiết sinh sản và vô sinh TPHCM (HOSREM) cho biết thêm: “Hơn 30 bệnh lý di truyền và nhiều bệnh di truyền hiếm gặp đã được phát hiện và chẩn đoán thành công, mang lại niềm tin, hạnh phúc cho hàng trăm gia đình. Con số này sẽ tiếp tục tăng trong tương lai khi Bệnh viện Mỹ Đức kết hợp các công nghệ mới nhất trên thế giới hiện nay về hỗ trợ sinh sản di truyền y khoa và chuyển giao cho nhiều bệnh viện trên cả nước”.
V.LinhBạn đang xem bài viết Cả hai vợ chồng mang gen bệnh hiếm, con vẫn sinh ra khoẻ mạnh nhờ áp dụng kỹ thuật sàng lọc phôi PGT-M tại chuyên mục Nhịp sống - Gia Đình của Gia Đình Mới, tạp chí chuyên ngành phổ biến kiến thức, kỹ năng sống nhằm xây dựng nếp sống gia đình văn minh, tiến bộ, vì bình đẳng giới. Tạp chí thuộc Viện Nghiên cứu Giới và Phát triển (Liên Hiệp Các Hội Khoa học Kỹ thuật Việt Nam), hoạt động theo giấy phép 292/GP-BTTTT. Bài viết cộng tác về các lĩnh vực phụ nữ, bình đẳng giới, sức khỏe, gia đình gửi về hòm thư: [email protected].
Tin liên quan
 Tags:
Tags:













