
Trong suốt cuộc trò chuyện ngắn, ThS BS.CKII Lê Thế Vũ, Trưởng khoa Sản nhiễm trùng, Bệnh viện Phụ sản Hà Nội cởi mở, thoải mái chia sẻ về sự đồng cảm với những sản phụ bị nhiễm HIV và niềm vui của một người bác sĩ sản phụ khoa suốt 28 năm qua.

Làm việc tại Khoa Sản nhiễm C3, Bệnh viện Phụ sản Hà Nội - nơi tiếp xúc và điều trị các sản phụ mắc bệnh truyền nhiễm, trong đó có sản phụ bị nhiễm HIV, cảm xúc của ông thế nào?
- Đặc thù công việc tại khoa Sản nhiễm là điều trị tất cả những trường hợp sản phụ bị nhiễm trùng, lây nhiễm; điều trị và đỡ đẻ sản phụ mắc bệnh truyền nhiễm như viêm gan B, HIV, giang mai…; xử lý các trường hợp tai biến sản phụ khoa từ nơi khác chuyển về. Ngoài ra, chúng tôi còn điều trị các bệnh lý nam khoa.
Khi mới về khoa làm việc, tôi lo lắng và cảm thấy sợ hãi nhưng điều đó chỉ diễn ra trong một vài ca đầu thôi. Rủi ro mà công việc này đem lại không ít nhưng chúng tôi vẫn luôn tìm được niềm vui khi điều trị, đỡ đẻ cho sản phụ tại nơi đây. (cười)
Ông có thể chia sẻ rõ hơn các rủi ro có thể gặp khi làm nhiệm vụ điều trị và đỡ đẻ cho sản phụ nhiễm HIV?
- Có thể nói, rủi ro lớn nhất mà công việc này chính là lây nhiễm HIV từ bệnh nhân. Tôi cho rằng, đó cũng chính là nỗi sợ lớn nhất của bất kỳ ai với căn bệnh thế kỷ này.
Nhưng khi đã biết và hiểu về các khả năng lây nhiễm HIV, mức độ lo sợ trong tôi giảm dần và bây giờ gần như không còn nữa. Chúng ta cũng đã có thuốc chống phơi nhiễm HIV, giúp giảm nguy cơ lây truyền.
Công việc mang tính chất rủi ro cao không có nghĩa là chúng tôi sợ hãi đứng nhìn bệnh nhân. Chúng tôi luôn sẵn sàng trong bất cứ tình huống nào. Tôi sẵn sàng đỡ đẻ sản phụ nhiễm HIV mà không sợ gì cả.

Những ca đỡ đẻ sản phụ nhiễm HIV có gì đặc biệt so với các ca đỡ đẻ thông thường, thưa bác sĩ?
- Với thai phụ nhiễm HIV, ca mổ đòi hỏi chúng tôi sự cẩn trọng, mọi thao tác đều bị giới hạn chậm hơn. Chúng tôi phải bảo an toàn cho chính mình và đồng nghiệp của mình bằng các hình thức bảo hộ theo quy định.
Ví dụ, thay vì đi 1 đôi găng tay thì chúng tôi lồng 3 lần găng tay, bảo hộ kín từ đầu tới chân. Thế nên, trong phòng mổ, chúng tôi hay nói đùa với nhau “trời không mưa mà mặc áo mưa”.
Những trường hợp đòi hỏi tốc độ nhanh chóng nhưng lại phải xử lý từng bước kỹ lưỡng để tránh nguy cơ phơi nhiễm HIV là thách thức với bác sĩ. Chúng tôi đối diện và làm tốt nhất có thể. Nhưng cho dù như thế nào thì chúng tôi vẫn đặt sự an toàn của sản phụ lên trên hết.
Quan sát các sản phụ nhiễm HIV, ông thấy ở họ có điều gì?
- Tôi nghĩ, khi biết mình nhiễm HIV, nhiều người thường cho rằng tất cả đều chấm hết. Họ bị chấn động về tâm lý như sợ hãi, khủng hoảng, suy sụp tinh thần, cảm thấy mọi người xa lánh và phân biệt đối xử với mình… Họ trở nên lặng lẽ, đề phòng với những người xung quanh.
Sự tuyệt vọng khiến họ không muốn nói chuyện, không muốn tiếp xúc với ai, nên họ luôn có cảm giác cô đơn, cảm thấy không có ai chia sẻ với những khó khăn của mình, không có ai hiểu mình.
Với các sản phụ nhiễm HIV cũng vậy, có lẽ, nỗi lo lắng trong họ còn nhân lên gấp nhiều lần khi đang mang trong mình sinh linh bé nhỏ, chuẩn bị đến kỳ sinh nở. Họ mang trong mình là những ánh mắt mặc cảm, sợ bị mọi người kỳ thị nhưng sâu thẳm trong họ là nỗi khát khao được làm mẹ mặc dù đang mang vi-rút HIV trong cơ thể.
Như ông nói thì họ không chia sẻ với bác sĩ sao?
- Chúng tôi đã tìm cách giúp họ mở lòng nhưng đều không có kết quả. Họ đã chưa bao giờ chủ động chia sẻ điều gì với chúng tôi ngoài những thông tin giúp ích cho việc theo dõi, điều trị cả. Nhưng tôi biết, nếu ai đó nghĩ rằng, sản phụ có HIV phần lớn là những đối tượng tệ nạn xã hội là sai lầm, họ có thể là nạn nhân.
Bên cạnh việc tuân thủ đúng quy trình về chuyên môn, chúng tôi đặt ra nguyên tắc tuyệt đối tôn trọng sản phụ, giữ bí mật các trường hợp nhiễm HIV. Đôi khi, chúng tôi còn phải dùng từ “lóng” để trao đổi với nhau về trường hợp bệnh nhân nhiễm HIV.
Tôi nghĩ, chỉ cần một câu nói đùa thiếu văn minh cũng có thể khiến họ hiểu nhầm, càng mặc cảm nên chúng tôi luôn cố gắng ứng xử với bệnh nhân một cách đúng mực.
Vậy còn về phía người nhà bệnh nhân thì thế nào, thưa ông?
- Tôi đã từng gặp một số trường hợp sản phụ nhiễm HIV bị chính người nhà của họ xa lánh. Sự chăm sóc của người nhà với sản phụ ít hoặc không có, thậm chí họ phó mặc cho bác sĩ. Trong hoàn cảnh đó, chúng tôi là những người thay người nhà sản phụ mua cơm hay cùng nhau đóng góp khoản tiền nhỏ giúp đỡ phần nào chi phí sinh hoạt cho sản phụ.
Tôi khuyên gia đình cần ở cạnh sản phụ trong giai đoạn được xem là “gái chửa cửa mả” này. Bởi những chăm sóc về tinh thần sẽ giúp thai phụ ổn định tâm lý và vững vàng vượt cạn.
Còn với ông, người trực tiếp điều trị và đỡ đẻ cho sản phụ nhiễm HIV thì sao? Tâm thế của ông khi tiếp xúc với họ như thế nào?
- Không được có suy nghĩ bỏ rơi hay miệt thị họ là điều đầu tiên tôi và đồng nghiệp của mình thực hiện. Khi đã biết sản phụ là người nhiễm HIV, tôi làm đúng theo nguyên tắc tiếp xúc, điều trị cho họ.
Như các bệnh nhân khác, tôi coi họ như người nhà của mình để tự trong tôi có cách cư xử với họ như những người thân thiết. Điều này khiến sản phụ tuân thủ tốt hơn các hướng dẫn điều trị, dự phòng.
Tôi nghĩ, nếu cứ ghê sợ, tránh xa họ thì sẽ không giúp được gì cho chính họ và cho mục tiêu lớn nhất của sản phụ và đội ngũ y bác sĩ sản phụ khoa là mẹ tròn con vuông. Có lẽ, tôi có sự đồng cảm, tình thương với những con người có số phận không may đó.
Chia sẻ với Gia Đình Mới, niềm vui của các “bà đỡ” như BS Phạm Thuý Nga, Khoa Hỗ trợ Sinh sản, Bệnh viện Phụ sản Hà Nội hay nữ hộ sinh Ngô Kiều Lan, Bệnh viện Việt Pháp đều đến từ việc nhìn những đứa trẻ chào đời khoẻ mạnh. Vậy còn niềm vui của ông thế nào?
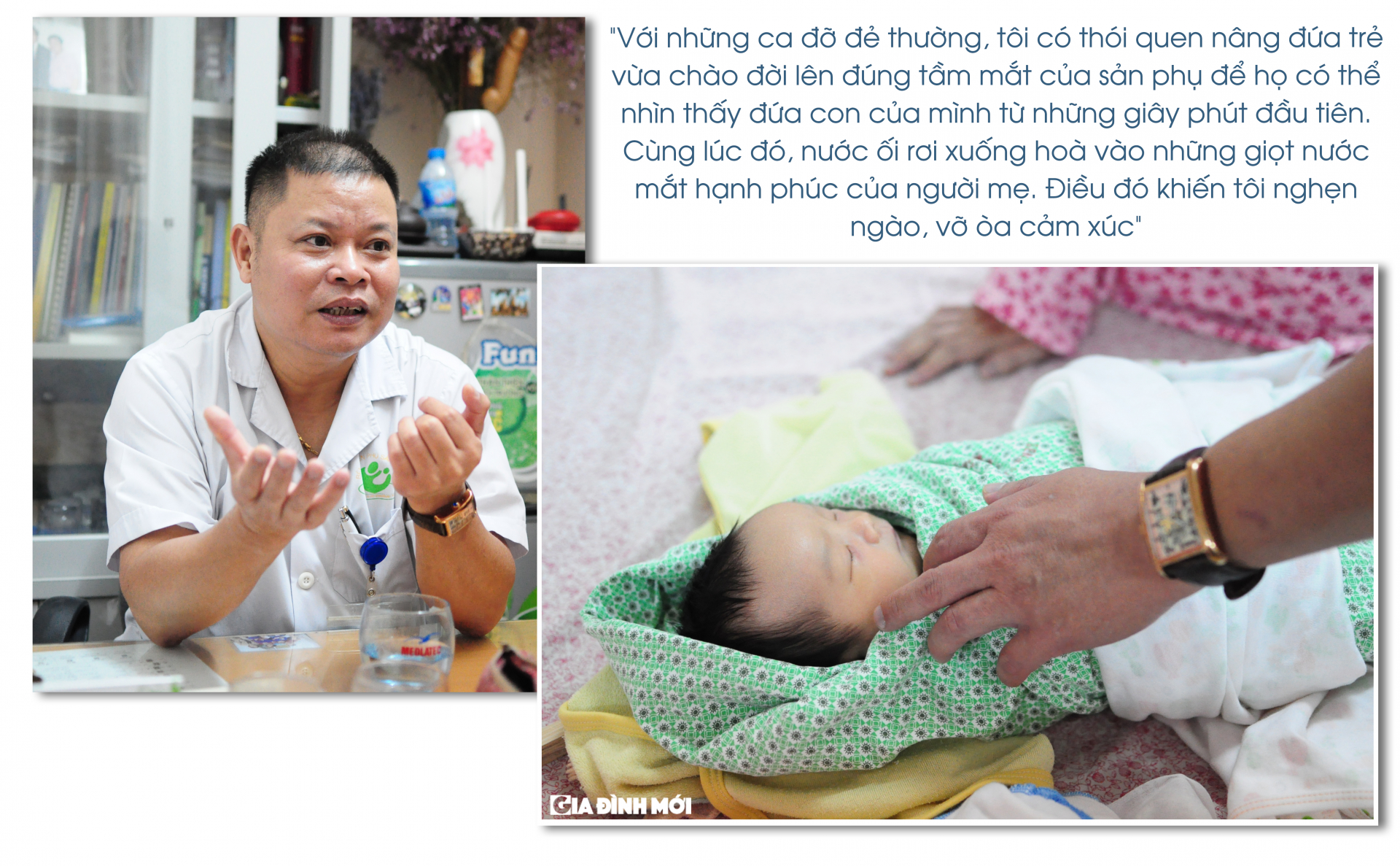
- Niềm vui của tôi cũng như bao người làm công việc đỡ đẻ, đó là sự xúc động xen lẫn hạnh phúc khi chứng kiến đứa trẻ chào đời. Thiêng liêng vô cùng! Nhưng có lẽ, tôi trân trọng và xúc động nhất là nhìn những giọt nước mắt lăn dài trên gương mặt hạnh phúc của sản phụ.
Với những ca đỡ đẻ thường, tôi có thói quen nâng đứa trẻ vừa chào đời lên đúng tầm mắt của sản phụ để sản phụ có thể nhìn thấy đứa con của mình từ những giây phút đầu tiên. Cùng lúc đó, nước ối rơi xuống hoà vào những giọt nước mắt hạnh phúc của người mẹ. Điều đó khiến tôi nghẹn ngào, vỡ òa không gì có thể đong đếm được.

Những yếu tố làm tăng nguy cơ lây truyền HIV từ mẹ sang con là gì, thưa bác sĩ?
- Những yếu tố làm tăng nguy cơ lây truyền mẹ con bao gồm tải lượng vi rút HIV cao trong máu mẹ, trẻ sinh non, sinh đường âm đạo có nguy cơ cao hơn so với sinh mổ. Các bà mẹ nên chủ động can thiệp dự phòng khi mang thai sẽ hạn chế tối đa nguy cơ lây truyền HIV sang con.
Xin ông cho biết nguy cơ lây nhiễm HIV từ mẹ sang con như thế nào?
- Lây truyền HIV từ mẹ sang con là một trong ba đường lây nhiễm của HIV. Người mẹ nhiễm HIV có thể truyền HIV cho con trong cả ba thời kỳ: mang thai, khi sinh và cho con bú qua sữa mẹ.
Thời kỳ mang thai: HIV từ máu của mẹ nhiễm HIV qua rau thai để vào cơ thể thai nhi. Sự lây truyền HIV trong thời kỳ mang thai có thể xảy ra sớm ngay khi thai nhi mới được 8 tuần tuổi và có thể kéo dài trong suốt thai kỳ.
Khi sinh son: Có một tỷ lệ nhất định trẻ sơ sinh bị nhiễm HIV từ khi còn nằm trong tử cung. Nhiều nghiên cứu cho rằng sự lây truyền HIV từ mẹ sang con thường xảy ra muộn vào thời kỳ chuyển dạ, hoặc khi đứa trẻ qua đường sinh dục của mẹ để ra ngoài. Khi đó, trẻ tiếp xúc trực tiếp với dịch âm đạo hoặc máu của mẹ hoặc do sự trao đổi máu mẹ - thai nhi khi chuyển dạ.
Cho con bú qua sữa mẹ: Cho dù với nồng độ không cao nhưng HIV cũng có trong sữa mẹ. Khi trẻ bú mẹ, HIV từ sữa mẹ có thể xâm nhập qua niêm mạc miệng, lưỡi, lợi của đứa trẻ và lây nhiễm cho trẻ này, nhất là trong trường hợp trẻ có các viêm nhiễm trong khoang miệng. Hoặc trong trường hợp vú mẹ có viêm nhiễm, có vết nứt hay khi trẻ mọc răng cắn gây chảy máu thì HIV còn có thể theo máu vào miệng trẻ, xâm nhập qua niêm mạc trong khoang miệng và gây nhiễm HIV cho trẻ.
Vậy có cách nào để phòng tránh tối đa nguy cơ này?
- Sản phụ không có cách nào khác ngoài uống thuốc để giảm khả năng lây nhiễm HIV sang con.
Phụ nữ mang thai cần điều trị HIV sớm ngay từ khi phát hiện. Nếu được uống thuốc theo phác đồ điều trị sớm, có thể bảo đảm hiệu quả tối ưu trong việc giảm tỉ lệ lây nhiễm từ mẹ sang con.
Các nghiên cứu cho thấy, khi điều trị dự phòng bằng thuốc ARV, sinh nở an toàn và nuôi con an toàn, nguy cơ lây truyền HIV từ mẹ sang con chỉ còn 2%. Nhưng nếu không có các can thiệp giảm thiểu lây nhiễm HIV từ mẹ sang con, nguy cơ mẹ lây truyền HIV sang con có thể từ 25 - 40%.
Theo số liệu thống kê của Cục Phòng, chống HIV/AIDS (Bộ Y tế), ước tính có 4.099 trẻ được cứu không nhiễm HIV từ mẹ trong vòng 7 năm trở lại đây (2010-2016).
Trong 6 tháng đầu năm, khi xét nghiệm 561 trẻ sinh ra từ bà mẹ nhiễm HIV bằng phương pháp PCR, chỉ phát hiện 20 trẻ dương tính với HIV (chiếm 3,6%). Những con số trên cho thấy, công tác dự phòng lây truyền HIV từ mẹ sang con ở Việt Nam đã đạt được những thành tựu hết sức to lớn.
(Nguồn: Ủy ban Quốc gia phòng, chống AIDS và phòng, chống tệ nạn ma túy, mại dâm)
Xin bác sĩ cho biết tác dụng phụ của thuốc ARV và sự thay đổi trong khi có thai?
- Một số tác dụng của thuốc điều trị HIV rất giống những thay đổi có thể xảy ra trong thời kỳ có thai. Ví dụ như cảm giác buồn nôn và ốm nghén, và nôn do ARV. Do vậy lại càng khó để khẳng định nguyên nhân của các triệu chứng này là ARV hay do thai nghén.
Vậy thì, những chỉ định cho sản phụ như thế nào để đạt được mục tiêu chung của bác sĩ và sản phụ?
- Cần phát hiện sớm tình trạng nhiễm HIV ở phụ nữ mang thai để áp dụng các biện pháp can thiệp dự phòng lây truyền HIV từ mẹ sang con gồm: dự phòng bằng thuốc ARV, dùng sữa thay thế cho con và tư vấn cách chăm sóc, điều trị sau sinh.
Tùy thuộc vào thời điểm xác định HIV dương tính vào giai đoạn mấy của thai kỳ mà các bác sĩ sẽ có các chỉ định dự phòng phù hợp.
Thời điểm bắt đầu điều trị ARV ở phụ nữ mang thai không cần phụ thuộc vào tuổi thai, cần điều trị liên tục trong suốt quá trình mang thai, khi sinh và sau sinh, có nghĩa càng sớm càng tốt, sau khi bệnh nhân đủ tiêu chuẩn điều trị. Việc điều trị cần tuân thủ tuyệt đối theo hướng dẫn cụ thể của bác sĩ.

Làm ở vị trí công việc khá áp lực, bác sĩ cân bằng cuộc sống bằng cách nào?
- Âm nhạc, những chuyến đi, sở thích chụp ảnh, đạp xe, khám phá văn hoá phương Đông và gia đình là những điều giúp tôi lấy lại cân bằng trong cuộc sống.
Tôi được sinh ra và lớn lên trong gia đình có bố là nhạc sĩ nên từ bé tôi đã được tiếp cận với âm nhạc và học nhạc lý. Nhưng cho đến tận vài năm trở lại đây, tôi mới mua chiếc đàn piano về, tập cùng hai cậu con trai của mình.
Âm nhạc giúp tôi có thêm sự gắn kết với mọi người xung quanh. Tôi điều trị cho một sản phụ sinh con khi mới 29 tuần. Chúng tôi trò chuyện với nhau, cô ấy biết tôi đang học pinao nên đề nghị: “Anh Vũ ơi, hôm nào em với anh chơi cùng nhau 1 bản nhạc. Anh chơi piano, em chơi violin!”. Thế là, tôi đang tập bài Ave Maria để hai anh em chơi cùng nhau. Bác sĩ và bệnh nhân cùng chơi với bản nhạc, tôi nghĩ đó là một điều thú vị.

